La perspectiva de los expertos del Conicet y de la Fundación Infant
Coronavirus: ¿Podría el plasma convertirse en una solución definitiva en el país? Ya se utiliza en otras prácticas preventivas. Contra el covid-19 se utiliza en investigación y casos compasivos. Aunque aún no hay datos concluyentes sobre su efectividad los principales investigadores consideran que es muy promisorio.
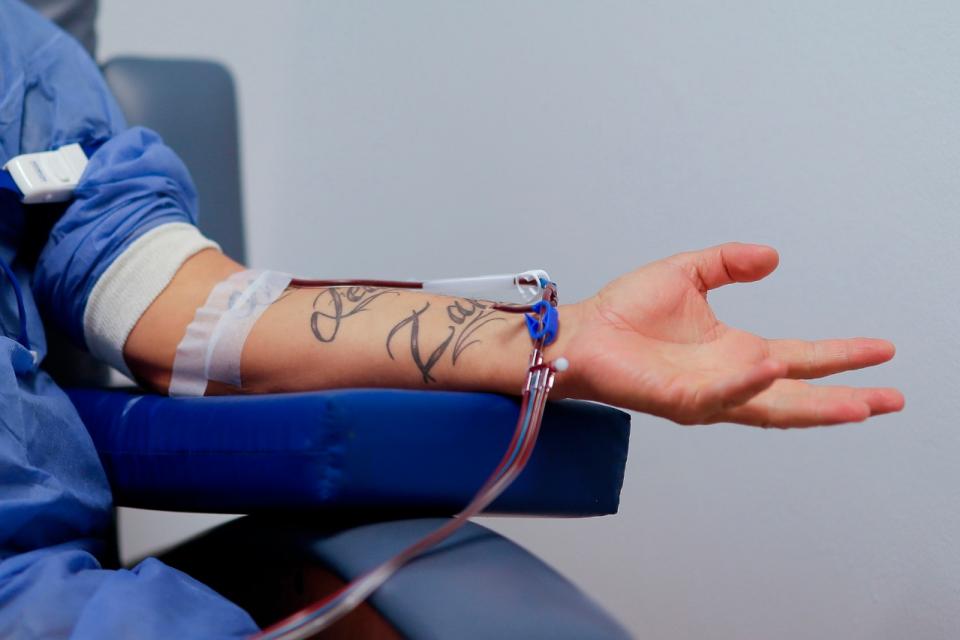
En la actualidad, en Argentina existen diversos protocolos y líneas de acción en relación a la terapia de plasma. Algunas se vinculan con proyectos de investigación –como el que encabeza la Fundación Infant o el Hospital Italiano–, mientras que otras apuntan al uso compasivo, es decir, que se suministra en casos específicos y a pesar de que la evidencia sobre su efectividad no sea concluyente al respecto. Desde el ministerio de Salud bonaerense, por ejemplo, insisten en que quienes se recuperaron se comuniquen con la línea gratuita para donar sangre. De hecho, se calcula que por cada donación es posible salvar la vida de hasta cuatro personas con covid-19. “En Buenos Aires, los hospitales pueden solicitar la infusión de plasma a aquellas personas que se hallan en estado grave de salud. Imagino que en el caso de Martín Insaurralde, por caso, el paciente cumplía con los criterios necesarios para recibirlo”, dice Romina Libster, médica (UBA) e investigadora del Conicet en la Fundación Infant.
El plasma es la porción líquida de la sangre donde se encuentran suspendidos los glóbulos rojos, los blancos y las plaquetas. Posee una cantidad de proteínas muy importantes: algunas de corte alimentario como la albúmina, otras portan grasas como las lipoproteínas y, finalmente, están los anticuerpos. Cuando se produce la infusión, las defensas empleadas para la covid-19 llevan la inmunidad activa del individuo curado y son transferidas de manera pasiva al paciente que presenta una infección aguda. Para resumirlo: el que se cura le brinda algunas de sus defensas al que está contagiado.
“Es cierto, la terapia de plasma puede funcionar muy bien pero no es tan sencillo. Hay un montón de aspectos que se deben tener cuenta. Una chance muy común por estos días es suministrar plasma ‘de uso compasivo’ para aquellos pacientes que están muy enfermos. En el país, hay protocolos que se están ejecutando a pacientes de riesgo que están comenzando con covid-19 pero que detentan una edad avanzada. Incluso, está la idea de utilizarlo con fines preventivos, es decir, destinarlo a grupos sociales que tienen más posibilidades de contraer la enfermedad como una profilaxis”, señala Gabriel Rabinovich, director del Laboratorio de Inmunopatología del Instituto de Biología y Medicina Experimental (Conicet) y docente de la UBA.
El estudio de la Fundación Infant del que participa Libster es muy auspicioso. “Nuestra hipótesis es que si administramos plasma de convaleciente a una persona de alto riesgo muy tempranamente podríamos bloquear al coronavirus antes de que se convierta en una enfermedad más grave. La covid-19, de esta manera, devendría en un catarro febril ambulatorio. De obtenerse estos resultados tendrían un impacto gigantesco porque lograríamos disminuir muchísimo su mortalidad y descomprimiríamos la demanda del sistema de salud”, expresa. La gente, en este caso, participa de manera voluntaria. Se realiza en diversos hospitales públicos y privados de Buenos Aires y de CABA, como el San Juan de Dios (La Plata), el Evita Pueblo (Berazategui), Los Arcos y el Hospital Militar. El estudio es de carácter aleatorizado, de manera que los investigadores y los médicos encargados no deciden a quién le suministran plasma y a quién un placebo. Además, es “doble ciego”: nadie sabe a quién le tocó el tratamiento real y a quién le tocó el control. Desde esta perspectiva, lo detalla Libster: “Queremos ver cuántos progresaron y cuántos no lo hicieron. Recién lo sabremos en julio. Si se observaran resultados promisorios, se podría infundir plasma a cualquier enfermo de covid-19 sin restricción. Todos estamos esperando que funcione pero nuestro primer objetivo es generar evidencia para la toma de decisiones políticas”.
El protocolo de donación es muy similar al tradicional de sangre, aunque con un pequeño matiz: la diferencia radica en que se extraen todos los componentes de la sangre, se centrifugan y los glóbulos rojos (los que más tardan en reconstituirse al interior del organismo) son devueltos al donante. De esta manera, la persona que realiza la donación retorna a su hogar con los mismos componentes con los que llegó. Los que reciben la terapia son los infectados con covid-19 que se encuentran en las peores condiciones y cuyas defensas no responden de manera adecuada para combatir al coronavirus. Por ejemplo, en los casos de neumonías que comprometen la llegada de oxígeno al cuerpo.
Las experiencias en el mundo
La donación de sangre de pacientes recuperados es una estrategia que ya fue empleada en otras epidemias históricas. La gripe española (1918) constituye el antecedente más importante del que la bibliografía médica tiene recuerdo. No obstante, también ocurrió en otros casos más cercanos: con la fiebre hemorrágica argentina, producida por el virus Junín, también fue utilizada. Esa fue la contribución histórica de Julio Maiztegui, que tuvo la brillante idea de aprovechar el plasma del convaleciente reciente para disminuir –en 10 veces– la mortalidad para este tipo de infecciones.
Los primeros experimentos para covid-19 fueron desarrollados en Wuhan (origen de la pandemia) y hoy se desarrollan en diversas latitudes. Las investigaciones publicadas en revistas de prestigio –como The Lancet– por especialistas de todo el planeta indican que el procedimiento es satisfactorio en la gran mayoría de los casos. Laura Bover es una doctora en Química Biológica (UBA), que trabajó durante décadas en el Instituto Leloir y, desde hace varios años, reside en EEUU. Desde allí coordina el “CPC-19” (Convalescent Plasma COVID- 19), un grupo transdisciplinario con más de 70 especialistas –entre los que se encuentra Rabinovich– que lidera desde el prestigioso MD Anderson Cancer Center (Houston).
“En EEUU, el médico es el que decide la opción por el plasma, por las condiciones de morbilidad del paciente, o bien porque su condición ha empeorado de manera considerable. El donante debe ser mayor de 18 y menor de 65 y cumplir con una serie de requisitos muy emparentados con los que se solicitan cuando se dona sangre comúnmente. Atraviesa una serie de tests que deben ser negativos para todas las enfermedades de transmisión sanguínea y además, obviamente, ser negativo para covid-19. Este no es un dato menor porque muchas personas se presentaron a donar con buena voluntad porque creían que habían estado infectadas cuando no lo estaban. Luego es importante analizar la cantidad y calidad de esos anticuerpos que se donan para ver si son capaces de neutralizar al virus una vez que ingresan al organismo del paciente”, destaca Bover.
EEUU ha sido uno de los países en que la terapia se ha implementado más a fondo. Consultada al respecto, Bover asegura: “Aquí ya llevan 26 mil transfundidos. Si bien usualmente las estrategias se prueban primero en un pequeño número de pacientes de manera aleatorizada (algunos reciben placebo, otros el medicamento) en tiempos de pandemia no hay mucho margen para nada. Si hay personas que se están muriendo no se puede hacer un control; todos deben y quieren recibir el tratamiento y evitar la burocracia y el papeleo”. La seguridad del tratamiento ya fue aprobada –es decir, que no conlleva daños colaterales– y ahora solo resta conocer los porcentajes de su efectividad en la fase siguiente. “Nosotros creemos que el plasma es efectivo. Aún falta cerrar las investigaciones pero tenemos ilusiones, por supuesto”, remata Bover.